In Deutschland erkranken jährlich etwa 15.000 Menschen an Schwarzem Hautkrebs, etwa 2.000 Menschen sterben pro Jahr daran. Das maligne Melanom ist die Hautkrankheit, die am häufigsten tödlich verläuft. Die besondere Bösartigkeit rührt daher, dass schon kleine Tumoren über die Lymph- und Blutbahnen streuen können. Seit mehreren Jahren untersucht die Arbeitsgruppe um Prof. Dr. Thomas Tüting, Leiter des Labors für Experimentelle Dermatologie am Universitätsklinikum Bonn und Leiter des Forschungsprojektes, die Wirkung einer zielgerichteten Immuntherapie mit tumorspezifischen Abwehrzellen.
Tumorzellen verhalten sich wie der Wolf im Schafspelz
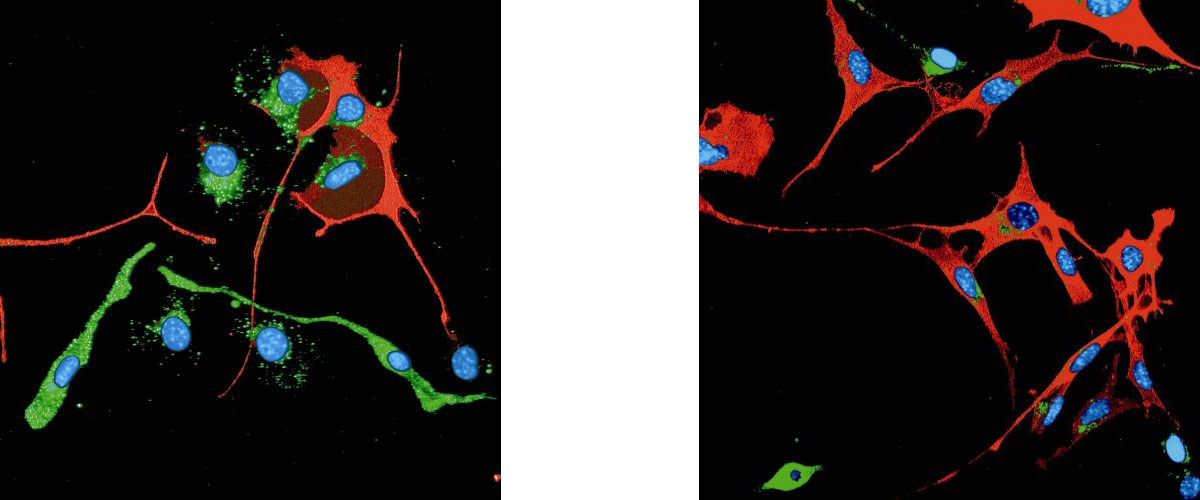
In Versuchen mit Mäusen, die erblich bedingt an Schwarzem Hautkrebs erkranken, gelang es den Forschern, mit sogenannten zytotoxischen T-Zellen fortgeschrittene Tumore zu zerstören. „Aber sie kommen - genau wie bei Patienten in der Klinik - nach einiger Zeit wieder“, erläutern Dr. Jennifer Landsberg und Dr. Judith Kohlmeyer vom Labor für Experimentelle Dermatologie am Universitätsklinikum Bonn und Erstautorinnen der Studie. Diese Therapieform löst eine Entzündung aus. Nun fanden die Wissenschaftler heraus, dass die Melanomzellen genau durch diese begleitende entzündliche Reaktion ihre äußere Gestalt wandeln. „Sie verhalten sich wie Wölfe im Schafspelz und entgehen dadurch der Erkennung und Zerstörung durch Abwehrzellen“, sagt Marcel Renn, ebenfalls Erstautor der Studie.
Das Immunsystem kann Tumore bekämpfen – aber auch schützen
Auf der Suche nach den zugrunde liegenden Mechanismen brachten die Forscher feingewebliche Untersuchungen der Tumoren auf die richtige Spur: Therapieresistente Melanome zeigten eine deutlich stärkere Entzündungsreaktion mit vielen Fresszellen des Immunsystems, den sogenannten Makrophagen. Ein hauptsächlich von diesen Immunzellen ausgeschütteter Botenstoff - der Tumornekrosefaktor-alpha - konnte den Gestaltwandel der Melanomzellen direkt in der Kulturschale im Labor herbeiführen. Die so behandelten Zellen wurden in der Folge von den Abwehrzellen kaum noch erkannt. „Das Immunsystem ist eben ein zweischneidiges Schwert“, erklärt Prof. Tüting. „Es kann den Tumor bekämpfen – aber auch schützen.“ Solche Veränderungen im Tumorgewebe sind wahrscheinlich von großer Bedeutung für die Ausbildung einer Therapieresistenz. „Nach neueren Erkenntnissen ist davon auch die Behandlung mit Hemmstoffen betroffen, die die Signalübertragung in Tumorzellen unterbinden“, führt Prof. Tüting aus.
Melanomzellen verlieren ihre typischen Eigenschaften
Molekulargenetische Untersuchungen ergaben, dass Melanomzellen aus therapieresistenten Tumoren die für Pigmentzellen typischen Merkmale verloren hatten. Stattdessen zeigten sie Züge von Bindegewebszellen. „Diesen Gestaltwandel können Melanomzellen möglicherweise deshalb so leicht vollziehen, weil sie in der embryonalen Entwicklung von Zellen in der Neuralleiste abstammen, die auch Bindegewebs- und Nervenzellen ausbilden können“, sagt Prof. Dr. Michael Hölzel, Mitautor aus dem Institut für klinische Pharmakologie und klinische Chemie am Universitätsklinikum Bonn.
Ergebnisse lassen sich auch auf den Menschen übertragen
Die zunächst in einem Tiermodell in Bonn gewonnenen Erkenntnisse wurden an der Universitätsmedizin Mainz an menschlichen Melanomzellen mit dazugehörigen Abwehrzellen unterschiedlicher Antigenspezifität in der Kulturschale nachvollzogen. Die Melanomzellen reagierten auf den Botenstoff Tumornekrosefaktor-alpha ebenfalls mit einem Verlust der Pigmentzell-Eigenschaften und konnten dann von Pigmentzell-spezifischen Abwehrzellen nicht mehr erkannt werden. „Die Erkennung durch andere Abwehrzellen, die spezifische genetische Veränderungen in den Melanomzellen aufspüren können, war hierdurch jedoch nicht beeinträchtigt. Dies bestätigt die Relevanz solcher Antigene, die wir in Mainz in verschiedenen Patientenmodellen nachgewiesen haben“, betont Prof. Dr. Thomas Wölfel, Leiter der an der Studie beteiligten Arbeitsgruppe an der III. Medizinischen Klinik der Universitätsmedizin Mainz und ebenfalls Co-Autor der Studie.
Wichtige Erkenntnisse für neue Behandlungsstrategien
Sobald jedoch der Tumornekrosefaktor-alpha nicht mehr auf die Melanomzellen des Menschen und der Maus einwirkte, gewannen sie ihre Pigmentzell-Eigenschaften wieder zurück. Dann konnten sie auch wieder von allen Immunabwehrzellen erkannt und bekämpft werden. Aus all diesen Erkenntnissen ergeben sich wichtige Hinweise für neue Behandlungsstrategien. So sollten in Zukunft Abwehrzellen gegen Antigene unterschiedlicher Kategorien und Spezifität zum Einsatz kommen und gleichzeitig die von den Tumorzellen ausgenutzte Entzündung therapeutisch gebremst werden. „Unser experimentelles Modellsystem wird uns dabei helfen, möglichst rasch optimal wirksame Kombinationstherapien zu entwickeln“, sagt Prof. Tüting. „Bis zur klinischen Anwendung derartiger Strategie werden jedoch noch einige Jahre vergehen.“
Publikation: Melanomas resist T-cell therapy through inflammation-induced reversible dedifferentiation, Nature, DOI: 10.1038/nature11538
Kontakt:
Prof. Dr. Thomas Tüting
Oberarzt an der Klinik und Poliklinik für Dermatologie und Allergologie
Leiter des Labors für Experimentelle Dermatologie
Universitätsklinikum Bonn
Tel. 0228/287-16231
E-Mail: Thomas.Tueting@ukb.uni-bonn.de
Schwarzer Hautkrebs - der Wolf im Schafspelz Schwarzer Hautkrebs - der Wolf im Schafspelz
Forscher der Universität Bonn entdecken, wie Melanomzellen das Immunsystem überlisten
Schwarzer Hautkrebs ist so gefährlich, weil er dazu neigt, früh Metastasen zu bilden. Neue Behandlungsansätze nutzen unter anderem die Fähigkeit der Immunabwehr, bösartige Zellen aufzuspüren und zu zerstören. Doch diese Strategie ist oft nur vorübergehend wirksam. Warum dies so ist, haben Forscherteams der Universität Bonn und der Universitätsmedizin Mainz herausgefunden: In der durch die Behandlung verursachten Entzündungsreaktion wandeln die Tumorzellen vorübergehend ihre äußere Gestalt und werden dadurch für Abwehrzellen unsichtbar. Diese Erkenntnisse bilden eine wichtige Grundlage für die Verbesserung von Kombinationstherapien. Die Ergebnisse sind nun im renommierten Fachjournal „Nature“ online abrufbar. Das Projekt wurde von der Deutschen Forschungsgemeinschaft und der Deutschen Krebshilfe gefördert.